糖尿病とシックデイ
糖尿病とシックデイ
公開日: 2020年6月10日
最終更新日: 2022年12月29日
糖尿病の患者さんが、糖尿病以外の風邪・胃腸炎などの急性疾患にかかったときを、「シックデイ」と呼びます。
シックデイでは、食事や水分が取れなくなり、低血糖や脱水症になるリスクが高まったり、逆に血糖を上げるホルモンが分泌されて、血糖が高くなるなど、血糖コントロールが不安定になります。
シックデイで最も怖いのは、脱水症と低血糖です。
シックデイには、食欲がない時でも、水分を補給して、脱水を防ぎ、消化の良いものを摂取しましょう。
また、食事が食べれない時には、一部の糖尿病の内服薬(特にSU薬(例:アマリール))を減量したり、食前の超速効型インスリンを、食事の摂取量に応じて、食後に注射する必要があります。
(ランタス・トレシーバなどの基礎インスリンは、原則、継続します。)
軽い風邪等であれば、普段通りの生活を続けて頂いても問題ありませんが、
次のようなひどく体調が悪いときは、医療機関に早めに相談・受診しましょう。

目次
糖尿病患者さんの中には、「シックデイ」という言葉を聞いたことがある方もみえると思います。
「シックデイ(sick day)」は、直訳すると「病気の日」です。
糖尿病自体が病気ですが、糖尿病の患者さんが、風邪や胃腸炎などの「糖尿病以外の病気」にかかり、「体調の悪くなった日」と考えると分かりやすいでしょう。
シックデイの原因となる「病気」には、発熱、悪心、嘔吐、下痢などを伴う風邪や胃腸炎などの比較的軽症の病気から、心筋梗塞や脳梗塞などの生命に危険を及ぼしうる重篤な病気まで、様々な病気が含まれています。
シックデイのときには、どうして特別に注意しなければいけないのしょうか?
その答えは、シックデイのときには、次の危険があるからです。
糖尿病の患者さんが、最もよく遭遇する「シックデイ」は、風邪や胃腸炎などの感染症です。
風邪や胃腸炎などにかかると、食事が食べれなくなったり、水分が飲めなくなるなど、経口摂取ができなくなる場合がありますよね。
また、このようなときには、
など、血糖値が上下に変動しやすくなり、血糖コントロールが不安定になります。
血糖コントロールが悪くなると、感染症等の病気が悪化しやすくなり、転帰に悪影響を及ぼします。
最悪の場合には、
など、生命に危険を及ぼすこともあります。
まとめると、
シックデイの時には、食事や水分がとれず、ひどい高血糖や低血糖をきたし、生命に危険を及ぼすほどの重篤な状態になることがあります。
高齢者は、シックデイのときに、重症化しやすく、より一層の注意が必要です。
高齢者は、若い人と比べて、肝臓や腎臓の機能が落ちていることが多く、胃腸炎などの感染症で食事や水分が食べれなくなり、脱水にもなりやすいです。
高齢の方では、胃腸炎などで、食事や水分がとれなくなり、下痢によって脱水が進んだ際に、意識障害をきたすほどのひどい低血糖をきたす方が散見されます。
その後の経過は、自宅で倒れている所を発見され、病院に救急搬送され、低血糖と診断され、体から薬が抜けるまで、経過観察入院となることが多いです。
経験的には、アマリールなどのSU薬と呼ばれるタイプの血糖降下薬を内服されている方が多い印象です。
「高齢者が低血糖になるまでのよくある経過」
糖尿病の患者さんが、病気(風邪などの急性疾患)を発症して、体調の悪いときを「シックデイ」と呼ぶと説明しました。
糖尿病の患者さんが、シックデイのときに行うことをまとめたものが「シックデイルール」です。
シックデイルールは、次の5つからなります。
上記についてそれぞれ解説していきます。
体調の悪い時、風邪や胃腸炎などの時には、体への負担を軽くするため、温かくして安静にしましょう。
食思不振のとき、発熱や下痢のあるときは、水分と電解質が体から失われ、脱水になりやすくなります。
食事があまり食べれないとき、汗の量が多いとき、水っぽい下痢が続くときには、水分と塩分などの電解質を、こまめに摂取しましょう。
水と電解質の補充には、経口補水液(OS-1)の使用も有用です。
→ 経口補水液 OS-1(大塚製薬)
ポカリスエットなどの清涼飲料水は、糖質が多く含まれており、糖尿病の方が一度に多量に飲むと、高血糖をきたす可能性があります。
食事が食べれないときに、糖質の補充のために清涼飲料水を飲む場合でも、がぶ飲みはやめましょう。
(ポカリスエット 100ml中の糖質は 6.2gです。)
基本的に、糖尿病食は、栄養バランスが取れていますので、食欲がある場合は、普段の食事を続けましょう。
食欲がない場合には、お粥・おじや・スープなどの消化吸収のよいものを食べましょう。
シックデイでは、食事や水分が十分摂取できないことがあります。
この場合には、低血糖になりやすくなったり、脱水により薬が体内に蓄積しやすくなります。
そのために、糖尿病の薬の減量・中止が必要です。
食事がとれないときに、必ず中止しなけれならない薬は、次の通りです。
中止にする理由は、悪心などの消化器症状の副作用がある、脱水時には乳酸アシドーシスなどの副作用のリスクが高まるからです。
食事量が通常の半分以下しか取れないときは、次の薬は、減量、中止が必要です。
減量・中止にする理由は、脱水になると、体内に薬が蓄積しやすく、低血糖のリスクが高まるからです。
高齢者では、特に注意が必要です。
高用量のアマリールを内服している高齢者が、経口摂取ができず、脱水になると、意識障害をきたすほどのひどい低血糖を生じる場合があります。
ピオグリタゾンとDPP4阻害薬は、経口摂取が不良のときでも、内服を継続しても問題ありません。
副作用が懸念される場合には中止します。
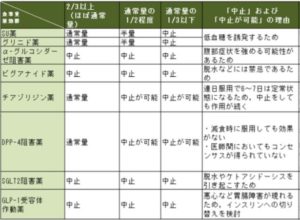
糖尿病薬適正使用のためのシックデイルール指導のてびき より引用
シックデイのときに、インスリンを使用している方は、特に注意が必要です。
理由は、日本人の糖尿病患者では、自身のインスリン分泌が低下しているために、インスリンを使用している方が多く、インスリンを中止すると、顕著な高血糖やケトアシドーシスと言った重篤な状態をきたす場合があるからです。
現在、よく使用されているインスリンは、大別して、次の3種類に分けられます。
→ インスリンの解説記事
インスリンの使い方は、先生により大きな違いがあります。
シックデイ時の対応については、主治医の先生とご相談下さい。
インスリンの対応は、全国の一律の方針ではなく、当院の方針です。
持効型インスリンは、シックデイの時にも、ふだんと同じ単位数を投与します。
その理由は、次の通りです。
持効型インスリンは、インスリンの基礎分泌を補充する目的で使用するインスリンです。
持効型インスリンの単位数を増やすと、一日の血糖値が全体的に低下します。
主治医の技量によりますが、持効型インスリンは、本来より不足している基礎インスリンを補充するもののため、低血糖になることはほとんどありません。
シックデイの時には、血糖上昇ホルモンの作用で、血糖が全体的に上がりやすくなっているため、同単位を投与しても、低血糖にはまずなりません。
高血糖が続く場合には、単位数の調整が必要な場合があるため、主治医と相談します。
ただし、食事が摂取できない期間が、数日間以上、長期間にわたる場合には、体内の糖質が枯渇して、低血糖になる場合があります。
超速効型インスリンは、食事中の糖分を取り込むために使用するインスリンです。
食事がとれないときに、そのままの単位数を打つと低血糖になる可能性があります。
シックデイで食事がとれないときには、食べた食事の量に応じて、投与単位数を減らして、食後に打ちます。
(*インスリン分泌が極度に低下している人(例:1型糖尿病)では、炭水化物(糖質)の量に応じて、減量する場合があります。)
(血糖値があまりに高い時には、超速効型インスリンの投与量を増やすことがあります。)
混合型インスリンは、持効型インスリンと、超速効型インスリンが混合されたインスリンです。
混合型インスリンは全く食事がとれないときに、普段の単位数を打つと、超速効型インスリンの成分により、低血糖をきたす可能性があります。
そのため、シックデイにおける混合型インスリンの単位数の調整は、ケースバイケースです。
当院では、食事が多少食べれるときは、普段と同じ単位数を投与し、食事が全くとれない時には、3割程度、減量して打っています。
(ライゾデグを単独で使用している人は、自分自身のインスリン分泌が残存している方が多く、シックデイのときには、血糖値が上がりやすくなっているため、同量の投与で問題ないと考えられます。)
症状の軽い風邪や胃腸炎のときには、温かくして安静にしましょう。
主治医に受診、もしくは、連絡をとった方が良い時は、次のときです。
当院に電話してもつながらない場合には、当院のLINEの連絡して頂けると幸いです。
![]()
(相談方法は、上記の友達追加ボタンを押し、友達追加後にトークする。)
専門家に相談したい方のご予約はこちら。画像をクリック
1型糖尿病の方は、インスリン分泌が枯渇している方が多いため、トレシーバ・ランタスなどの基礎インスリンは、絶対に中止せずに、継続投与して下さい。
インスリンを完全に中止した場合には、糖尿病性ケトアシドーシスという重篤な状態をきたします。
また、自身のインスリン分泌による血糖調整は望めないため、顕著な高血糖をきたす場合があります。
ご不安な点がある場合には、医療機関に連絡し、主治医に相談しましょう。
参考文献
一般社団法人 日本くすりと糖尿病学会 糖尿病薬適正使用のためのシックデイルール指導のてびき(一部改訂)
日本糖尿病学会 糖尿病診療ガイドライン2019
American diabetes association Diabetes: Preparing for Sick Days
→ 「糖尿病内科 in 名古屋」のブログ記事一覧
オススメ記事
糖尿病の自覚症状の解説
糖尿病と下痢の関係とは?
糖尿病と便秘で知っておきたいこと
糖尿病内科 アスクレピオス診療院(名古屋名東区)のホームはこちら

文責・名古屋市名東区 糖尿病内科 アスクレピオス診療院 糖尿病専門医 服部 泰輔 先生