インスリンの解説 - インスリンはブドウ糖を利用する際に重要な働きをするホルモン
インスリンの解説 - インスリンはブドウ糖を利用する際に重要な働きをするホルモン
公開日: 2019年10月10日
最終更新日: 2022年12月30日
インスリン(insulin)という言葉は、糖尿病の方なら、一度は、聞いたことがあると思います。
糖尿病の方には、血糖管理のために、インスリン注射が必要な方もいます。
今回は、インスリンの解説から、糖尿病のインスリン療法まで解説します。

目次
インスリンは、膵臓で作られている血糖値を下げる働きをもつ唯一のホルモンです。
インスリンの主な働きは、食事などで過剰になった糖分(ブドウ糖・グルコース)を将来に備えて貯蔵することです。
ブドウ糖を貯蔵する代表的な臓器には、
肝臓、筋肉、脂肪組織があり、
貯蔵する際には、インスリンは、ブドウ糖をグリコーゲンや脂肪に変えて貯蔵しています。
逆に、エネルギーが必要なときや足りなくなったとき(例:運動・絶食時)には、
インスリンの分泌は抑制され、肝臓からブドウ糖が動員されるのを助けます。
このように、
インスリンは、血液中にエネルギー源であるブドウ糖が多くなると、分泌が促され、過剰なブドウ糖を体内に貯蔵します。
また、血液中のブドウ糖が少なくなると、その分泌は減少し、それに伴い体内に貯蔵した糖分が放出されやすくなります。
インスリンの分泌量は、血糖値が上昇すると、分泌が増えて、血糖値が下がると分泌が減るように調節されており、
インスリンには、ヒトの血糖値を一定の範囲内にコントロールする働きがあります。
(健常者では、血糖値は、食前・食後ともに100mg/dl前後に維持されています。)

健常者の血糖値は、食後では120mg/dl程度まで上昇しますが、一日を通じて、100mg/dl前後にコントロールされています。
インスリンには、血糖値を一定に維持する働きがあることを説明しました。
しかし、食事で糖分を取り込むと、
血糖値は健常者でも、若干上昇します。
健常者では、血糖値を一定に保つために、インスリンはどのように分泌されているのでしょうか。
健常者の一日のインスリンの分泌動態は、次の図のようになっています。
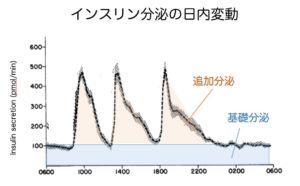
→ Polonsky KS. J Clin Invest. 1988
図からは、インスリンの分泌には、2種類あることに気づきます。
一つ目は、
基礎分泌と呼ばれるインスリンです。
これは、一日を通して分泌されています。
二つ目は、
追加分泌と呼ばれるインスリンです。
これは、食事を食べた時に、食事中の糖分を取り込むために分泌されています。
糖尿病は、インスリン不足により、
血糖値が高くなる病気です。
どのインスリンの分泌が足りないかによっても、血糖の上がり方は変わります。
具体的には、
インスリン基礎分泌が不足すると、
血糖値は全体的に高くなります。
インスリン追加分泌が不足すると、
血糖値は食後を中心に高くなります。
そのため、
糖尿病患者さんの血糖コントロールを
インスリンで行う場合には、
不足しているインスリンを同定して
足りないインスリンを補充する。
のが原則です。
糖尿病では、不足しているインスリンを
いかに補うかが重要になります。
インスリン療法の基本は、インスリンの不足分を補充し、健常者の状態に近づけることです。
糖尿病患者さんで、インスリンが足りない場合には、次の2パターンが考えられます。
① インスリン分泌の絶対量が足りない
② インスリンは分泌されているが、インスリンの効きが悪い。
(= インスリンの感受性が低い。)
それぞれについて説明します。
インスリン分泌が低下する代表例には、1型糖尿病が挙げられます。
1型糖尿病の患者さんでは、インスリンを分泌する膵臓のβ細胞が自分の免疫で壊されてしまいます。
壊され方にも、色々なパターンがあり、
若年者に多い比較的短期間で壊される場合(1型糖尿病)
高齢者に多い徐々にゆっくり壊されていく場合(緩徐進行性1型糖尿病)
短期間で急激に壊される場合(劇症1型糖尿病)
など 様々なタイプがあります。
インスリン分泌が完全に枯渇してしまうと、非常な高血糖や代謝障害をきたすため、
インスリン分泌の枯渇している1型糖尿病の方ではインスリン注射の絶対適応になります。
そのため、インスリン基礎分泌とインスリン追加分泌の両方の補充が必要です。
肥満のために糖尿病を発症している方では、インスリンは十分にでていても、
インスリンの効きが悪いために、血糖が高くなっている場合があります。
(肥満になるとインスリンの効きが悪くなる現象を、分かりやすく例えると、
冷蔵庫に食料品をどんどん詰め込んでいくと、そのうち、押し込んでも食料品が入らなくなることによく似ています。
ヒトの体も無限に太れるわけではないので、徐々に糖分が脂肪に入りづらくなっていくイメージです。)
このような場合には、インスリンで治療する事もありますが、基本的には、インスリンの効きをよくする薬を中心に使用します。
肥満の方をインスリンで治療する際に注意すべき点としては、
インスリンには体に脂肪をため込む働きがあるため、食事療法ができておらず、
食事を食べすぎている状態で、インスリンにより血糖を下げると、どんどん太ってしまうことがある点です。
→ 糖尿病で血糖値が上がるわけ ー インスリンと高血糖の関係の記事
糖尿病の治療には、さまざまな種類のインスリン製剤が用いられます。
具体的には下記のものがあります。
注射後、約15分で効きはじめ、約1時間でピークに達し、3~5時間効果が持続します。
例:インスリンアスパルト(ノボラピッド)
インスリンリスプロ(ヒューマログ)
インスリングルリジン(アピドラ)
注射後、約30分で効きはじめ、約1~3時間でピークに達し、5~8時間効果が持続します。
例:ヒトインスリン
(ノボリンR・ヒューマリンR)
注射後、約2~4時間後に働き始め、約2~12時間後にピークに達し、18時間~24時間効果が持続します。
例:プロタミン添加ヒトインスリン
(ノボリンN・ヒューマリンN)
注射後、数時間後に働き始め、長時間作用します。
作用時間は、長時間持続しますが、薬の種類によって異なります。
例:
インスリングラルギン(ランタス)作用時間 約24時間
インスリンデテミル(レベミル) 作用時間 約24時間
インスリンデグルデグ(トレシーバ)作用時間 42時間以上
追加分泌補充のための超速効型インスリン、もしくは、速効型インスリンと
基礎分泌補充のための中間型インスリン、もしくは、持効型インスリンを混ぜた製剤です。
例:
ノボラピッド30mix (ノボラピッド+ノボリンN)
ライゾデグ(ノボラピッド+トレシーバ)
当院へのご予約はこちら。画像をクリック
インスリンの基本的な使い方は、インスリン分泌を補充し、正常な分泌状態に近づけるように行います。
そのため、
食後高血糖がある人
→ 食事の糖分を取り込むためのインスリンの追加分泌が足りない。
→ 超速効型、速効型インスリンで補充する。
空腹時高血糖がある人
→ インスリンの基礎分泌が足りない。
→ 中間型、持効型インスリンで補充する。
のが基本になります。
ただし、空腹時に血糖が上昇している場合には、基礎インスリン分泌不足以外にもいろいろな原因が考えられるため、注意が必要です。
例としては、
インスリン分泌が低下している方で、食事の高血糖が空腹時まで続いている場合
深夜に血糖が下がりすぎて、低血糖となり、反発して朝方に高血糖になっている場合
(ソモジー効果と呼ばれます。)
朝方に上昇する血糖を上げるホルモン(例:成長ホルモン)等の影響で、朝方に血糖上昇をきたしている場合
(暁現象と呼ばれます。)
などが挙げられます。
空腹時の高血糖が気になる方は、主治医の先生にご相談下さい。
次に、インスリン製剤の種類について説明します。
追加分泌を補充するインスリン製剤と、
基礎分泌を補充するインスリン製剤に大別されます。
速効型インスリンは、ヒトのインスリンと同じ構造です。
欠点として、インスリンを皮下注射したのちに、吸収され始めるまでに約30分必要であり、食前の30分に打つ必要がありました。
その欠点を改良するため、ヒトインスリンの構造を少し変えて、吸収速度を早くした新しいインスリン(=超速効型インスリン)が開発されました。
超速効型インスリンは、インスリンの追加分泌を補充するために用いられます。
中間型インスリンは、速効型インスリン(=ヒトインスリン)では作用時間が短く、
基礎インスリンを補充するには、頻回な注射が必要であったために開発されました。
ヒトインスリンにプロタミンを添加することで、吸収をゆっくりする事ができました。
今では、改良がすすみ、
24時間効果が持続するインスリングラルギン
42時間以上と超長時間効果が持続するインスリンデグルデグなどが、
インスリンの基礎分泌を補充するために使われています。
今よく使われるインスリンは、超速効型インスリンと、持効型インスリンになります。
以上が、インスリンについての説明になります。
糖尿病のことでご相談があれば、当院外来へどうぞ。
文責・名古屋市名東区 糖尿病内科 アスクレピオス診療院 糖尿病専門医 服部 泰輔
参考文献:
Biochemistry, Insulin Metabolic Effects NCBI bookshelf (1)(2)(3)(4)(5)(6)(7)他
オススメ記事・関連記事
インスリンの正しい打ち方 - 注射の手技や部位、気泡などの注意点の解説
フィアスプ注 - 新しい超速効型インスリンの効果・薬価・使い方
ゾルトファイ配合注とは - 適応・薬効・メリット・薬価・使い方などの特徴について
→ 「糖尿病内科 in 名古屋」の記事一覧
糖尿病内科(名古屋市名東区)「アスクレピオス診療院」のホームへ

記事が良かったと思う方は、
B!を押して応援して頂けると嬉しいです。