BOT療法とは - 基礎インスリン補充と経口血糖降下薬を併用する糖尿病の治療法
BOT療法とは - 基礎インスリン補充と経口血糖降下薬を併用する糖尿病の治療法
公開日: 2019年11月29日
最終更新日: 2022年12月29日
BOT療法(Basal Supported Oral Therapy)は、基礎インスリン補充と経口血糖降下薬を併用して、血糖コントロールを行う糖尿病の治療法です。
BOT療法は、インスリン基礎分泌が不足し、空腹時血糖値の上昇を伴う糖尿病の方が適応となります。
BOT療法により、基礎インスリンを補充する事で、空腹時血糖値を正常化し、糖毒性を解除したり、膵β細胞の負荷を減らし、インスリン分泌を改善させることが可能です。
BOT療法を行う場合に注意すべきポイントは、インスリンの追加分泌が残存しているかどうかです。
インスリン追加分泌が完全に枯渇しているような人では、食後高血糖が、空腹時血糖値の値まで時間がかかっても戻らないため、基礎インスリン補充で、食後高血糖を抑制する形になります。
このような症例では、経口摂取が不良になると、低血糖のリスクが高くなります。
日本人の2型糖尿病は、小太り・痩せのインスリン分泌不全型の糖尿病の方が多く、高度な肥満者でなければ、基礎インスリンの補充は、20単位未満となる事が多いです。
BOT療法で使用する長時間作用型インスリンと経口血糖降下薬を選択する上でいくつか注意すべき点があります。
長時間作用型インスリンは、種類によって、作用時間や血中濃度のピークが異なります。
経口血糖降下薬は、次の点をふまえて、選択します。
BOT療法は、糖尿病罹患年数が長くなり、インスリン基礎分泌が低下してきた糖尿病に人には良い治療法です。

目次
BOT療法は、Basal Supported Oral Therapyの略称です。
糖尿病の血糖コントロール方法の一つで、経口血糖降下薬と、長時間作用型(持効型・中間型)のインスリンを併用する治療法です。
BOT療法は、基礎インスリン分泌が不足し、空腹時の高血糖を伴う糖尿病の人に適応があります。
しかし、インスリンの追加分泌が極度に障害されている方(例:1型糖尿病)では、食後高血糖がが非常に高くなり、血糖変動が不安定になるため、強化インスリン療法(=基礎インスリンと追加インスリンの両方の補充 1日4回打ち)を導入すべきです。
ただし、超高齢者では、インスリンの頻回注射が困難な場合があり、強化インスリン療法の代わりに用いる事があります。
BOT療法を導入する場合には、日本人の糖尿病の特性を考慮する必要があります。
糖尿病は、インスリンの作用不足により高血糖をきたす疾患です。
インスリンが作用不足となる場合には、インスリンの分泌が低下する場合(インスリン分泌不全タイプ)と、インスリン分泌は残存するものの、インスリンの効きが悪い場合(インスリン抵抗性タイプ)があります。
欧米人の2型糖尿病は、インスリン分泌が多いものの、インスリン抵抗性が高いために、糖尿病になる肥満インスリン抵抗性型の糖尿病が多数を占めます。
一方で、日本人の2型糖尿病は、小太り・非肥満のインスリン分泌不全型の糖尿病が多数を占めています。
日本人で、BOT療法で基礎インスリンを補充する場合には、1日数単位~20単位未満となる人が多く、欧米人と比較して、少量の基礎インスリン補充で済みます。
インスリン分泌には、基礎分泌・追加分泌の二つがあります。
インスリンの分泌動態と血糖上昇が生じるメカニズムの詳細については、下記の記事を参考にして下さい。
→ インスリンの解説 の記事
→ インスリンと高血糖の関係 の記事
インスリンには基礎分泌、追加分泌があり、それぞれのインスリン分泌が障害された時にどのような血糖値の変化を起こすのかを覚えておく必要があります。
インスリンの基礎分泌が障害されると、肝臓の糖放出と全身の糖取り込みのバランスが崩れ、空腹時の血糖値が上昇します。
インスリンの追加分泌が障害されると、食後のグルコースの主として肝臓、筋肉、脂肪組織への糖取り込みが障害され、食後の血糖値が高くなり、空腹時血糖値までの戻る時間が遅延します。
糖尿病の人は、年齢を重ねるにつれて、徐々に内因性インスリン分泌が低下する事が報告されています。
下図は、欧米人の肥満インスリン抵抗性型の糖尿病の加齢に伴う内因性インスリン分泌の推移を示したものです。
-300x221.jpg)
Gregg Simonson et al. Diabetes Manage. 2011 を一部改変し引用
インスリン分泌(図:β-cell)の機能が経年的に低下していることが分かります。
血糖値が良好であれば、膵臓のβ細胞機能が低下しないのであれば、若い時はほとんどの人は健康なため、糖尿病を誰も発症しません。
そのため、血糖コントロールに関係なく、β細胞の障害は、加齢とともに進行すると考えます。
グラフは、欧米人の肥満糖尿病の自然歴ですが、日本人の場合には、肥満によるインスリン抵抗性が軽度、あるいは、なくとも、β細胞の機能が低下していくと考えます。
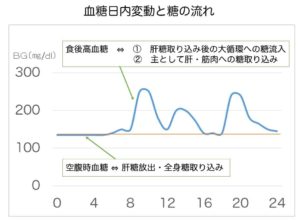
次の図は、未治療の糖尿病患者の日内血糖変動を示したものです。
糖尿病になると、食事の負荷のかかる食後の血糖値から上昇し始め、やがて、空腹時の血糖値も高くなります。

インスリン分泌の観点から見ると、食後の追加インスリン分泌が不足したのちに、基礎インスリン分泌が不足するとこのパターンになります。
常に食後高血糖から始まるわけではなく、空腹時と食後高血糖が、同時に生じる場合もあります。
インスリンの基礎分泌が障害されると、空腹時の血糖値が上昇します。
そのため、基礎インスリンを補充すると、全体的に血糖値が低下します。
下図は、長時間作用型のインスリンであるトレシーバ・グラルギンを補充した場合の日内血糖変動です。
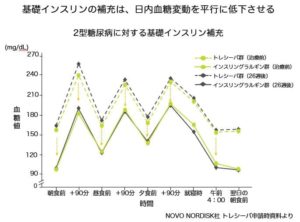
水平に血糖値が低下していることが分かると思います。
基礎インスリンを補充する事で、空腹時の血糖をこのようにして正常値に低下させることができます。
経口血糖降下薬の血糖の下げ方には、2種類あります。
それは、食後血糖のみを改善する薬と、食前・食後の血糖を低下させる薬です。
食後血糖のみを改善する薬には次のものがあります。
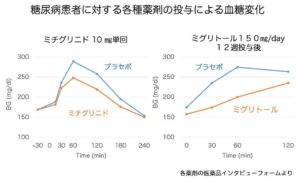
それ以外の経口血糖降下薬は、一日を通して、全体的に血糖を低下させます。
GLP-1受容体作動薬は、GLP-1刺激を介して、インスリン分泌を促すため、食後の血糖値がより多く低下します。
(*GLP-1受容体作動薬は注射薬のため、基礎インスリンと併用しても、BOT療法とは呼びません。)
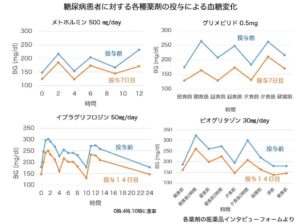
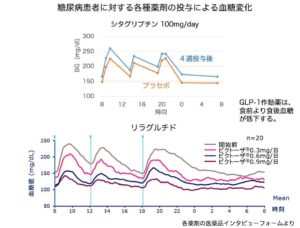
以上の特性があります。
また、血糖降下薬は種類によって、低血糖のリスクが異なります。
インスリン感受性を改善させたり、血糖依存性にインスリン分泌を促す血糖降下薬は低血糖をきたしにくいのです。
一方、アマリールなどのSU薬は、低血糖をきたしやすく注意が必要です。
→ 低血糖症って何? - 症状・原因・検査・治療から、救急車を呼ぶタイミング の記事
BOT療法を行う場合には、次の点に注意する必要があります。
基礎インスリン補充を行う場合には次の点に注意を払います。
基礎インスリンを補充する事で、糖毒性を解除したり、膵臓のβ細胞の追加分泌を改善させることが可能です。(1)
長時間作用型や中間型のインスリン製剤には、常に血中濃度が均一ではなく、投与後に山が存在するものがあります。
インスリン分泌低下型のやせ型の糖尿病患者では、インスリン感受性が非常によく、少量のインスリンで血糖値が下がる場合があるため、この山を利用します。
例としては、インスリンデテミル(商品名:レベミル)には、朝食前1回投与であれば、日中にインスリンの血中濃度のピークがあります。
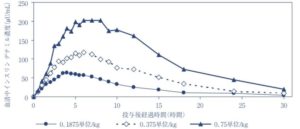
レベミルの添付文書より引用
インスリン追加分泌が高度に障害されている症例では、食後高血糖が遅延し、翌朝の血糖値に影響を及ぼすことがあります。
インスリン追加分泌が障害されるにつれて、食後の血糖の山が徐々に大きくなり、空腹時血糖値の値に戻るまでに時間がかかるようになります。
追加分泌が高度に障害された症例を、基礎インスリンのみでコントロールすると、下の図のような血糖推移になる場合があります。
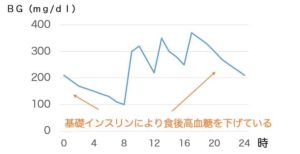
このような方では、食事がとれない場合には、血糖が下がりすぎる可能性があり、注意が必要です。
BOT療法では、どのような経口血糖降下薬を用いるのが良いのでしょうか?
経口血糖降下薬の選択のポイントは次の点です。
当院へのご予約はこちら。画像をクリック
経口血糖降下薬には、全体的に血糖が低下するものと、食後の血糖を下げるものの二種類がある事を説明しました。
BOT療法では、食後の血糖を下げるものを優先して使用すべきと考えます。
経口血糖降下薬には、さまざまな副次的効果があることが報告されています。
例としては、メトグルコのがんリスクの低減や体重減少作用などです。
→ メトグルコ(メトホルミン) の記事
DPP4阻害薬やGLP-1製剤は、直接のインスリン分泌促進作用を持たないため、低血糖のリスクが低く、BOT療法で併用する時にも使い勝手の良い薬です。
インスリン分泌を促し、一日の血糖を平均的に押し下げる血糖降下薬(例:オイグルコン)を、基礎インスリンと併用する利点はありません。
肥満糖尿病の方では、血糖値が下がらないからと、基礎インスリン量をどんどん増やすと、体重が増えていってしまうことがあります。
そのため、インスリンの効きを改善する薬を、インスリン使用量を減らす目的で併用するのには、一定のメリットがあると考えます。
以上が、BOT療法の解説になります。
日本人は、欧米人とは異なり、小太り・非肥満のインスリン分泌低下型の糖尿病をきたします。
このような方では、加齢とともに内因性インスリン分泌が顕著に低下し、経口血糖降下薬を数種類使用しても、空腹時高血糖をきたす場合があります。
そのような方は、基礎インスリン補充をしつつ、経口血糖降下薬を併用するBOT療法の良い適応です。
BOT療法で良好な血糖コントロールを達成できるかは、内因性の追加インスリン分泌がどの程度残存しているかによって大きくかわります。
インスリン追加分泌が高度に障害されている場合には、強化インスリン療法に移行すべきでしょう。
ご興味があれば、他の記事もどうぞ。
→ 「糖尿病内科 in 名古屋」の記事一覧
オススメ記事・関連情報
ゾルトファイ配合注とは - 適応・薬効・メリット・薬価・使い方などの特徴について
糖尿病内科クリニック「アスクレピオス診療院」(名古屋市名東区)のトップへ

文責・名古屋市名東区 糖尿病内科 アスクレピオス診療院 糖尿病専門医 服部 泰輔 先生