バセドウ病ってどんな病気?
バセドウ病ってどんな病気?
公開日: 2020年7月27日
最終更新日: 2022年12月29日
甲状腺は、首ののど仏の下にある蝶々の形をした臓器です。
甲状腺では、新陳代謝を活性化させる甲状腺ホルモンが作られています。
バセドウ病は、免疫異常によって、甲状腺に対する抗体が作られ、甲状腺ホルモンが過剰になる(=甲状腺機能亢進症をきたす)病気です。
バセドウ病は、20歳代~30歳代の若い女性に多く認められます。
バセドウ病でよくある症状には、次のものが挙げられます。
(これらの症状は、すべての人に出現するわけではなく、人それぞれです。)
バセドウ病によって、甲状腺が腫れると、自分で鏡を見た時に、甲状腺が腫れていることに気づくことがあります。
→ 甲状腺機能亢進症 の解説
バセドウ病には、甲状腺眼症という病気を合併することがあります。
甲状腺眼症になると、眼球の後ろの組織が腫れ、眼球が前に飛び出てきます。
甲状腺眼症の症状には、眼が大きくなったと感じたり、ものが二重に見える、まぶたが閉じにくい、眼の痛み、充血などが挙げられます。
バセドウ病の診断では、病歴聴取、身体診察、血液検査、甲状腺エコーなどを行い、甲状腺の自己抗体など、バセドウ病に特徴的な所見の有無を確認します。
バセドウ病の代表的な治療法は、次の三つです。
それぞれの治療法には一長一短があります。
日本では、甲状腺が著しく大きい、抗甲状腺薬のアレルギーの既往などの理由がなければ、薬物療法で治療する事が一般的です。
抗甲状腺薬には、無顆粒球症(細菌と戦う白血球がいなくなってしまう病気)や、肝障害などの重篤な副作用があるため、定期的に副作用をチェックする必要があります。
抗甲状腺薬を内服中に、高熱や体調不良をきたした場合には、すぐに医療機関に受診しましょう。
バセドウ病を疑ったら、お早めにご相談下さい。
→ オンライン予約はこちら

目次
バセドウ病は、若い女性に多い甲状腺の病気です。
甲状腺は、喉仏の下にある蝶々のような形をした臓器です。
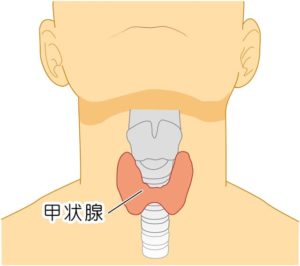
甲状腺では、甲状腺ホルモンという新陳代謝を活発にするホルモンが産生されています。
バセドウ病では、甲状腺に対する免疫の異常によって、甲状腺が刺激され、甲状腺ホルモンが多量につくられるようになります。
甲状腺ホルモンが過剰になった状態を甲状腺機能亢進症と呼び、全身のだるさ、脈拍の増加、汗を多量にかく、下痢気味、体重減少、手足のふるえなど、さまざまな症状が出現します。
→ 甲状腺機能亢進症の解説
バセドウ病では、これらの甲状腺ホルモンの過剰症状以外に、眼球が飛び出る甲状腺眼症という病気を合併することがあります。
バセドウ病は、20歳代~30歳代の若い女性に多く認められる病気です。
人口1000人あたり0.2人~3.2人と報告されており、国内の患者数は、数万人と推定されています。
男女比は、男性1人に対して女性3人~5人と女性に多く認められます。
若い女性に多い病気ですが、中高齢者でも発症します。
バセドウ病の症状は、大きく分けて、甲状腺機能亢進症と、甲状腺眼症の二つによって生じます。
甲状腺機能亢進症は、甲状腺ホルモンが過剰になることで生じ、次の症状をきたします。
バセドウ病だと、すべての症状を認めるわけではなく、人により、症状の程度はさまざまです。
女性の場合には、自律神経失調症や更年期障害に似た症状が多く、注意が必要です。
上記に加えて、主に手足の筋肉が一過性の麻痺を起こし動かなくなることがあります。
(周期性四肢麻痺と呼ばれています。)
→ 甲状腺機能亢進症とは
バセドウ病では、眼球が突出する甲状腺眼症と呼ばれる病気を発症します。
バセドウ病に甲状腺眼症を合併する頻度は、海外では25%~50%と報告されています。
(日本人の発症頻度は不明です。)
甲状腺眼症では、眼球の奥の筋肉や脂肪組織が腫大し、目が飛び出ます。
症状としては、眼球が前に飛び出るため、眼が赤くなったり、眼の動きが悪くなり、モノが二重に見えたりします。
重度の場合には、角膜が障害されて、角膜潰瘍をきたしたり、最悪の場合、失明します。
診断には、バセドウ病の存在、眼の自覚症状、眼部のMRIなどの画像診断を行います。
甲状腺眼症は、甲状腺機能亢進症と一緒に生じることが多いのですが、慢性甲状腺炎(橋本病)や甲状腺機能が正常の方にも起こることがあります。
甲状腺眼症が疑われた場合には、眼科に紹介となります。
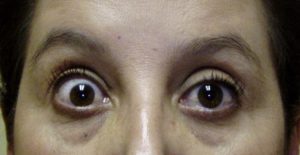
甲状腺眼症の例
眼球の突出により、右上眼瞼の後退あり。
Dawn D.Yang et al. Medical management of thyroid eye disease. Saudi J Ophthalmol. 2011 より引用
バセドウ病は、本来なら体の外からの侵入者を取り除くためにある免疫に異常が生じる事で発症します。
バセドウ病では、甲状腺ホルモンの分泌を促す作用をもつ抗体(TSHレセプター抗体)が産生されます。
(抗体は、ウイルスや細菌を攻撃するミサイルのようなものです。)
この抗体によって、甲状腺がチクチク刺激されると、甲状腺ホルモンが大量につくられます。
甲状腺ホルモンが過剰になると、甲状腺機能亢進症となり、さまざまな自覚症状が出現します。
バセドウ病を疑った場合には、次の検査を行います。
病歴の聴取では、甲状腺機能亢進症やバセドウ病眼症の自覚症状の有無、甲状腺の病気の治療歴や家族歴などを確認します。
身体診察では、甲状腺の腫大、眼球の突出、頻脈、手足のふるえなどの有無を確認します。
血液検査では、肝機能、腎機能などの一般的なスクリーニング検査に加えて、甲状腺ホルモン(FT3、FT4)の状態や、甲状腺をチクチク刺激する抗体(TRAb、TSAb)の有無を確認します。
甲状腺エコーでは、バセドウ病を発症すると、甲状腺が刺激されることによって、甲状腺全体が腫大し、甲状腺の血流が多くなります。
甲状腺シンチグラフィーは、甲状腺に集積する放射能をもつ物質(Na123I(ヨウ化ナトリウム)、99mTcO4-(過テクネチウム酸ナトリウム))を使って、甲状腺の機能を推定する検査です。
バセドウ病では、甲状腺が刺激され、甲状腺ホルモンの合成が活性化するため、放射性物質が甲状腺全体に強く取り込まれます。
胸部X線と心電図は、バセドウ病に伴う頻脈や不整脈、心不全などを評価するために用いられます。
バセドウ病の主たる症状は、甲状腺機能亢進症です。
そのため、バセドウ病を診断する際には、他の甲状腺機能亢進症をきたす下記の疾患を鑑別します。
デンマークの双子の研究では、遺伝素因と環境素因のうち、バセドウ病の発症リスクの約8割が遺伝素因によると推定されています。
バセドウ病は誰しもが発症する可能性がありますが、バセドウ病を発症するリスクは、次の方で高くなります。
バセドウ病のリスクが高い方は、ストレスを避けて、禁煙しましょう。

バセドウ病は、甲状腺ホルモンが過剰になり、さまざまな症状をきたす病気です。
バセドウ病の治療は、大別して、甲状腺ホルモンの効きを弱める治療、甲状腺ホルモンの産生を抑える治療に分かれます。
甲状腺ホルモンの効きを弱める治療(対症療法)には、β遮断薬が用いられます。
甲状腺ホルモンの産生を抑える治療には、チアマゾール、などの薬物療法、放射性ヨードを用いるアイソトープ治療、甲状腺の一部を残して切除する手術療法があります。
日本やヨーロッパでは、薬物療法で治療される事が多く、米国では、アイソトープ治療が多く行われています。
β遮断薬は、甲状腺ホルモンの作用を弱めるのに使用します。
β遮断薬には、半減期が短く1日3回内服するプロプラノロール塩酸塩(先発品:インデラル)や、長時間作用型の1日1回内服するビソプロロールフマル酸塩錠(先発品:メインテート)等が用いられます。
甲状腺機能亢進症の症状は軽減されますが、根本的な治療ではなく、対症療法のため、他の治療との併用が必要です。
チアマゾール(先発品:メルカゾール)は、最もよく使用されている抗甲状腺薬です。
甲状腺ペルオキシダーゼという酵素の働きを阻害し、甲状腺ホルモンの合成を抑制します。
メルカゾールは、治療開始時には、甲状腺ホルモンの状態に応じて、5mg/日~30mg/日で開始します。
多くの場合、甲状腺機能が正常化するまでに、投与開始後 6~8週間が必要です。
甲状腺機能が正常化したのち、徐々に投与量を減量していきます。
メルカゾールは催奇形性をきたす可能性がある(*)ため、妊娠を予定されている方、少なくとも妊娠4週~7週の方には、プロピオチルウラシルを使用します。
(注:メルカゾールに催奇形性があるか無いかについての結論は出ていません。)
甲状腺の腫大が著明な場合(甲状腺重量 80g以上)は、薬物療法が効きづらく、休薬後の再燃率も高いため、他の治療法を選択します。
プロピオチオウラシル(先発品:プロパジール)は、抗甲状腺薬の一つです。
チアマゾールと同じく、甲状腺ペルオキシダーゼという酵素の働きを阻害し、甲状腺ホルモンの合成を抑制します。
プロピオチオウラシルは、チアマゾールよりも作用時間が短いため、1日3~4回の内服する必要があります。
プロピオチルウラシルは、一般的に、300mg/日~600mg/日で開始します。
無機ヨウ素は、多量に投与すると、甲状腺ホルモンの合成と分泌が抑制されることが知られており、ヨウ化カリウム丸は、甲状腺ホルモンの過剰を抑制するために用いられます。
抗甲状腺薬は、投与量を増やすほど、副作用が増えることが報告されています。
そのため、重度の甲状腺機能亢進症、心不全の合併例、高齢者の場合には、抗甲状腺薬の使用量を少なくするため、ヨウ化カリウムを併用する事があります。
抗甲状腺薬の副作用は、約1割の方に出現し、まれにとても重い副作用がでるため、注意が必要です。
軽症の副作用としては、皮疹、軽度肝障害、筋肉痛、関節痛があり、1%~6%の方に認めます。
重度の副作用としては、無顆粒球症、重度肝障害、多発関節炎、ANCA関連血管炎があり、1000人に1人が発症します。
抗甲状腺薬を内服中に、高熱をきたした場合や、強い倦怠感を認める場合には、医療機関への受診が必要です。
副作用は、薬物療法開始後、3カ月までに認められることが多く、投与開始後、最低2カ月間は、2週間毎に副作用をチェックします。
チアマゾール 10mg/日、プロピオチルウラシル 300mg/日以下であれば、産後に授乳をしても、子供の甲状腺機能には影響を与えません。
甲状腺を切除する事により、甲状腺の機能を正常化させます。
甲状腺の手術療法は、甲状腺の腫大が大きい方、薬物療法の効果不十分な方、抗甲状腺薬の副作用が強い方、短期間で症状を改善したい方などに用いられます。
確実な治療効果が得られ、再発が少ないのですが、将来的に甲状腺機能低下症をきたす可能性があります。
欠点としては、入院が必要なこと、手術痕が残ること、手術の合併症(反回神経麻痺、副甲状腺機能低下症)を生じるリスクがあることです。
→ 甲状腺機能低下症の解説
ヨウ素ーI131というアイソトープ(放射性物質)を内服し、甲状腺の細胞を壊すことで、甲状腺機能を正常化させる治療です。
薬物療法で効果不十分な方、薬の副作用で抗甲状腺薬が使用できない方、心臓や肝臓等の持病がある方、短期間で症状を改善させたい方などに適しています。
放射性物質を用いるため、妊娠中、及び、妊娠している可能性のある方、6カ月以内に妊娠を予定されている方、授乳中の方、小児は禁忌です。
また、治療を希望する場合には、専門の医療機関で行う必要があります。
甲状腺眼症が悪化する恐れがあるため、甲状腺眼症のある方には推奨されません。
治療の副作用としては、治療により甲状腺が破壊されるため、将来的に甲状腺機能低下症をきたす可能性があります。
→ 甲状腺機能低下症の解説
バセドウ病は、ストレスによって、病状が悪化したり、再発することが知られています。
日常生活では、なるべくストレスを避けて、規則正しい生活をおくりましょう。
また、タバコは抗甲状腺薬の効きを悪くし、甲状腺眼症を悪くする恐れがあります。
バセドウ病の治療中は、禁煙しましょう。
バセドウ病の主な症状は、甲状腺機能亢進症と甲状腺眼症の二つです。
甲状腺機能亢進症は、頻脈、動悸、手足の震えなど様々な症状をきたす病気です。
バセドウ病を、長期間治療せずに放置すると、上述した症状に加えて、心房細動や心不全などの心疾患や骨粗鬆症などを生じる可能性があります。
また、甲状腺機能亢進症が重症化すると、生命に危険を及ぼしうる甲状腺クリーゼをひきおこします。
甲状腺クリーゼは、甲状腺薬の不規則な服用や中止した方、甲状腺の手術を行った方、甲状腺ホルモン製剤の大量の服用された方に多く認められます。
2009年度の調査では、甲状腺機能亢進症の患者450人あたり1人が、甲状腺クリーゼを発症しています。
甲状腺クリーゼになると、甲状腺ホルモンの大過剰によって、複数の臓器が機能不全に陥ります。
甲状腺クリーゼの症状には、次のような症状が認められます。
重症者では、臓器不全により、死に至ることもあります。
甲状腺眼症の程度は、必ずしも甲状腺機能亢進症の自覚症状の程度とは一致しませんが、バセドウ病を放置すると、甲状腺眼症が悪化する恐れがあります。
甲状腺眼症により、眼球が突出すると、物が二重に見えたり、まぶたの開閉が難しくなります。
眼球の後方にある視神経が圧迫されると、重症例では、最悪、失明することがあります。
バセドウ病は放置せずに治療を行い、治療後に寛解しても、再発することがあるため、定期的に通院しましょう。
また、バセドウ病の既往がある方は、目の突出や異常に気が付いたら、眼科に受診しましょう。
バセドウ病は、チアマゾール・プロピオチオウラシルを用いた薬物療法で、2年以内に休薬できる患者は約3割と報告されています。
ただし、寛解後も約3割の患者が再発するため、休薬した後も、定期的な検査は必要です。
当院のご予約はこちら。画像をクリック
以上が、バセドウ病の解説です。
何か健康のことでお困りのことがあれば、ご相談頂けると幸いです。
→ 「糖尿病内科 in 名古屋」のブログ記事一覧
関連記事
甲状腺の解説 ー 甲状腺の説明と甲状腺の病気一覧
慢性甲状腺炎(橋本病)とは
無痛性甲状腺炎とは
糖尿病内科 アスクレピオス診療院(名古屋名東区)のホームはこちら

文責・名古屋市名東区 糖尿病内科 アスクレピオス診療院 糖尿病専門医 服部 泰輔 先生