糖尿病の運動療法 - 運動療法の効果・種類・禁忌・必要性から低血糖までの解説
糖尿病の運動療法 - 運動療法の効果・種類・禁忌・必要性から低血糖までの解説
公開日: 2019年10月29日
最終更新日: 2022年12月30日
今回は糖尿病の運動療法についての解説です
運動は、健康にとって有益な効果があり、身体活動が多い人ほど、長生きしています。
運動は、糖尿病の予防や治療において、重要な役割を果たしています。
糖尿病の人が、運動をすると、次のような良い効果が認められます。
糖尿病の運動療法は、下記をすることが推奨されています。
糖尿病の合併症がある人は、運動すると危険な場合があります。
運動をする前に、主治医の先生と一度相談しましょう。

目次
近代の産業革命以降、内燃機関の進歩に伴い自動車や交通機関などが開発された後、電気技術の進歩に伴いエレベータ、エスカレーター、家電製品などの日々の生活を省力化する技術が発達しました。
その結果、人々の日常生活は、なるべく体を動かさなくて済むようなライフスタイルに変化しています。
旧石器時代の人々は、男性では 1日 13200歩~21120歩、女性では 1日 10560歩を歩いていました。(1)
移民当時の生活様式を保持し、農耕や牧畜により自給自足生活を営むアーミッシュの集団では、男性は 1日 18,400歩、女性は 1日 14,200歩を歩行しています。(2)
→ Wikipedia アーミッシュへ
農業を人力で行っていた時代の日本人もこのくらいの運動量があったのでしょうか。
1966年~2007年の海外の研究では、人々は 1日約7500歩 歩いています。(3)
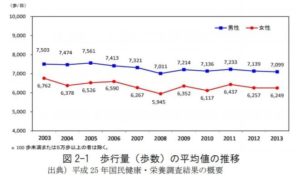
日本人の運動量のデータは、古いデータは見つけられなかったため、2003年以降の歩数になりますが、1日7000歩程度で横ばいです。
(平成25年度の20歳~64歳の男女では、1日約7400歩です。高齢者では歩数が減ります。)
次に、運動習慣のある人の割合は、男性・女性合わせると週1回 約52%、週3回 約26%です。
つまり、日本人で、週1回以上運動しているのは、2人に1人、週3回運動しているのは、4人に1人 になります。
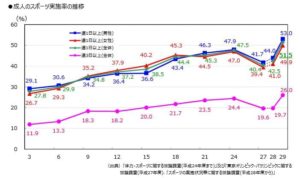
(4)
先ほどの運動の量と頻度が多いのか、少ないのかについては少し置いておいて、日本人が運動不足だとすると、日本人はどのくらい運動すべきなのでしょうか?
下図は、運動量の程度と生存率・死亡率の関係をみたグラフです。

左図:運動強度(METs)が多いほど、生存率が高くなります。
右図:身体活動量が多い集団ほと、死亡率が低くなります。
O’Keefe JH. Am J Med. 2010 を一部改変し引用
日本では、約1000kcalのカロリー消費に相当する毎日1万歩 歩くことを目指しているようです。(7)
この目標設定は、週に約1000kcal(4200kJ)のエネルギーを消費すると、全死因死亡率を20%〜30% 低下させることが報告されており、毎日1万歩歩くと、週に1000kcalのエネルギー消費が見込めることを根拠としています。(8)
基本的に、運動はすればするほど、健康に良いものですが、限度を超えると毒になりえます。
週630分から2100分間に及ぶ激しい運動(推奨運動量の5倍~10倍)しているようなアスリートでは、ある種の心臓病(不整脈、冠動脈疾患、心臓突然死など)を発症するリスクが高くなる可能性が報告されています。(9)
一般の方はそこまで運動しない方が良さそうですね。
運動には、下記のような効果があることが報告されています。
運動には、さまざまなよい効果が報告されていますね。(18)
ここからは、糖尿病と運動療法の話題になります。
糖尿病の患者さんにおける運動療法の効果としては、次の効果がある事が報告されています。(19)他
ただし、運動により、体重減量を目指す場合には、運動による消費カロリーは多くはない事には注意が必要です。
→ 運動のカロリー計算はこちら
カロリー制限をせずに運動療法(有酸素運動など)をすると、体重は2kg未満と少々ですが、一応減少します。
しかし、それ以上の体重減少効果は期待できません。(20)
(*カロリー制限と運動療法を併用すると、体重減量は可能です。)
次に糖尿病の運動療法と種類についてです。
以下は、米国糖尿病学会の運動療法のガイドラインを参考に作成しました。(21)
米国人の糖尿病は、肥満の方が多い一方で、日本人の糖尿病は、軽度肥満、やせ型の人が多いです。
糖尿病のタイプが違いますので、運動療法の効果は異なる可能性があります。
しかし、日本人の研究が少ないため、参考にしています。
糖尿病に効果的な運動療法としては、次の4つが挙げられます。
運動療法を行う場合には、有酸素運動とレジスタンストレーニングのいづれか一つを行うより、有酸素運動とレジスタンストレーニングの両方を行った方が、さらに効果的です。
有酸素運動は、一般的には、有酸素運動は、少なくとも中等度の強度(=早歩き以上)が望ましいです。
運動は強いほど(例 早歩き → ランニング)、さらに良い効果があります。
有酸素運動は、週3日以上、できれば、週5日以上行います。
理由は、有酸素運動の効果(インスリン感受性の改善など)は、一時的で、効果が72時間ほどで消失します。
そのため、2日以上の間隔をあけると、運動療法の効果が減弱してしまうからです。
有酸素運動の時間については、中等度なら最低150分/週の運動が推奨されます。
まとめると、運動強度は早歩き以上で、週3日以上、週で合計150分以上の運動が推奨されます。
レジスタンストレーニング(筋トレ)は、週2回、理想としては、週3回行います。
筋トレは、負荷が少なすぎると効果がありません。
筋トレ方法については、一般の書籍を参考にして下さい。
力む運動は、網膜症がある方では、眼底出血を起こす可能性があるため、主治医の先生とご相談下さい。
レジスタンストレーニングは、中等度~強度で、週2日~3日行う事が推奨されています。
座りがちな生活は、2型糖尿病の発症リスクを高める事が報告されています。
現時点では、ちょこちょこ動くことで、血糖や予後を良くする報告はありませんが、
一日中座って、じっとするのは避けて、時々体を動かすようにしましょう。
運動前に、ケガ防止のため、ストレッチ運動をしましょう。
高齢者では、転倒予防に、ストレッチ・バランス運動が推奨されます。
糖尿病の発症予防の運動も、糖尿病の運動療法とほぼ同じです。
少なくとも150分/週の中等度の身体活動を取り入れましょう。
有酸素運動・レジスタンストレーニングのどちらも効果的です。
座りがちな生活は、糖尿病の発症リスクを高める可能性があります。
長時間テレビ視聴する時には、時々、数分程度の細かい運動を取り入れた方が良いでしょう。
→ 糖尿病予防の解説 - 食事・運動・減量から薬物までのまとめ の記事
糖尿病の運動を行う場合、下記に当てはまる方は、運動をする前に主治医の先生と相談して下さい。
1 糖尿病の網膜症(前増殖性・増殖性・レーザー光凝固後など不安定な人)がある方
→ 力むと眼圧が上がり、眼底から出血することがあります。
2 重度の神経障害がある方(足の感覚麻痺など)がある方
→ 足の感覚が鈍くなっている方は、無理な運動をすると、足を怪我したり、足の怪我をした事に気が付かず、ケガがひどくなる可能性があります。
→ 心臓の神経が障害されている方では、心筋梗塞などを起こしても、痛みが生じないことがあります。
3 血糖コントロールの極度に悪い方(1型糖尿病で空腹時の血糖値 250mg/dl以上、ケトン体陽性の方など)
→ 先に血糖値を安定させましょう。
4 心筋梗塞などの重篤な血管障害のある方
→ 運動自体は、心機能を改善させるには良いのですが、無理な運動は禁物です。医師の指示のもとに行いましょう。
5 感染症などで体調が悪い人
→ 運動は体調の良い時にしましょう。
6 糖尿病性腎症のある方
→ 多量の蛋白尿があるなどの中等度以上の糖尿病性腎症の方では、心臓などに他の病気があることが多く、無理な運動は危険な場合があります。
などでは、運動前に一度、主治医の先生とご相談下さい。
→ 1.糖尿病網膜症 2.糖尿病性神経障害 の記事
運動の種類によっては、ブドウ糖が消費されて、血糖値が下がる場合と、ブドウ糖が産生され、血糖値が上がる場合があります。
非常に激しい運動では、血糖値が消費される以上に肝臓でブドウ糖が産生され、血糖値が上がる場合があります。
当院へのご予約はこちら。画像をクリック
1型糖尿病の人や、インスリンやインスリン分泌促進薬を使用している2型糖尿病の人では、運動による低血糖に注意が必要です。
運動する前に、インスリンを減量したり、炭水化物の補食後に運動した方が良い場合があるため、主治医と相談して下さい。
特に、運動前の血液検査の血糖値が100mg/dl未満の場合には注意が必要です。
低血糖は、運動中や運動直後だけではなく、運動後、6時間~15時間以内(リスクは48時間以内)にも起こります(遅発性低血糖)。(22)
この場合には、寝る前に補食したり、基礎インスリンを減らす必要がある場合があります。
(インスリンやインスリン分泌促進薬を使用していない2型糖尿病では、運動による低血糖はほとんど生じません。)
以上が、糖尿病治療の三本柱の食事療法・運動療法・薬物療法のうち、運動療法のまとめになります。
運動には糖尿病患者さんだけでなく、一般の人にもさまざまな利点があります。
無理のない範囲で運動療法を頑張りましょう。
→ 「糖尿病内科 in 名古屋」の記事一覧
オススメ記事
尿糖(糖尿)って何? ー 尿糖 プラス 1+ 2+ 3+ 4+ の意味
HbA1cって何? ー 誰でも分かる糖尿病入門
低血糖症(低血糖)って何? - 低血糖の症状、対応、救急車を呼ぶタイミング
名古屋の糖尿病内科クリニック「アスクレピオス診療院」のトップへ

記事が良かったと思う方は、B!を押して応援して頂けると嬉しいです。
文責・名古屋市名東区 糖尿病内科 アスクレピオス診療院 糖尿病専門医 服部 泰輔