糖尿病網膜症とは - 検査・失明・分類・治療・糖尿病黄斑症を含めた解説
糖尿病網膜症とは - 検査・失明・分類・治療・糖尿病黄斑症を含めた解説
公開日: 2019年10月30日
最終更新日: 2022年12月30日
糖尿病網膜症は、眼底の小さな血管が障害されて生じる病気です。
高血糖により眼底の小さな血管が詰まると、血液の成分(赤血球や脂肪等)が漏れたり、新しい血管が生えてきます。
新しい血管はもろく、ちょっとしたことで、破れて大出血します。
眼底で出血すると、メガネに赤い絵具をかけるようなもので、何も見えなくなります。
また、網膜の上に膜ができると、網膜がはがれて失明する事もあります。
こんなに怖い網膜症ですが、網膜症の初期は、ほとんど自覚症状はなく、知らぬ間に進行していることがあるため、定期的な眼科通院が必要です。

目次
糖尿病は、血液中の糖分が高くなり(=高血糖)、さまざまな臓器が故障する病気です。
血液中の糖分は、血流を介して運ばれます。
そのため、血糖値が高くなると、全身の血管や臓器が傷みます。
ヒトの体には、大きな血管から、小さな血管(細動脈・毛細血管)まであります。
糖尿病ではこれらの大小の血管が故障します
下図は、色々なサイズの血管の構造です。
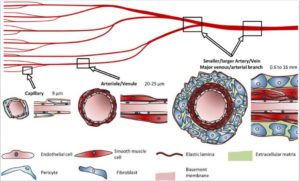
Schöneberg J Sci Rep. 2018より引用
小さな血管が障害されることで起こる病気は、細小血管合併症と呼ばれます。
細小血管合併症には、糖尿病性三大合併症の網膜症、腎症、神経症が含まれます。
今回、解説する糖尿病網膜症は、細小血管合併症の一つです。
関連記事
→ 糖尿病とはどんな病気?
→ 糖尿病の三大合併症
→ 糖尿病性神経障害
→ 糖尿病性腎症
→ 糖尿病の足病変(潰瘍・壊疽・フットケア) の解説記事
ここで、簡単に、目の構造を説明します。
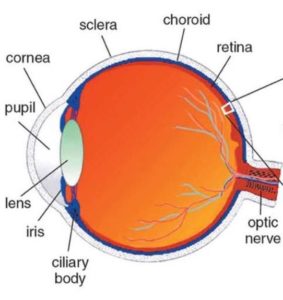
Michael D IEEE Rev Biomed Eng. 2010より引用
上図は眼球の縦断像です。
左側から光が入ると、レンズ(硝子体)を通り、目の奥の網膜(右側の赤い膜)に光があたります。
網膜が光を感知すると、ヒトはものを見る事ができます。
ものを見る力、つまり、視力は、網膜全体にあります。
その中でも、最も視力の強い所は、黄斑と呼ばれるところです。
次に眼底の写真です。
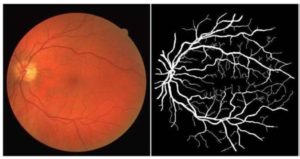
上図は眼底の写真です。
右は、画像処理により、眼底の細い動脈のみが見えています。
網膜の下には脈絡膜という膜があります。
ここには、栄養や酸素を供給している血管があります。
左側の細い動脈が集まっている白い円形のところには、視神経が集まっている視神経乳頭があります。
(ここから、神経の束や血管が眼球の奥に入り、脳へと向かいます。)
写真の中央の褐色調になっているところ(=黄色の班)が、視力の中心の黄斑です。
→ 目の構造の説明(外部リンク)
その他の眼の構造の詳細は外部サイトを参考にして下さい。
基本的な糖尿病で合併症がおこる仕組みと、眼の基本的な構造を説明しました。
次は、糖尿病網膜症についての解説です。
糖尿病網膜症は、糖尿病患者さんの中で、どのくらいの人が罹患しているのでしょうか?
世界全体では、糖尿病の人のうち、約35%の人に、糖尿病網膜症はあります。
その中でも、重症の網膜症である増殖糖尿病網膜症は、約7%の人がもっています。(1)
日本人では、2007年の調査では、糖尿病の人のうち、約15%の人に網膜症があったと報告されています。
これらの網膜症を重症度で分けると、軽症の単純網膜症がほとんどを占めています。(2)
失明の危険のある重度の網膜症は、糖尿病患者さん1000人の中、5人がもっていることになります。
糖尿病網膜症は、日本人の失明原因の第2位(2014年 15.6%)を占めており、年間 約3000人が失明していると言われています。(3)
糖尿病性網膜症は、初期にはほとんど症状がありません。
しかし、網膜症が悪くなるにつれて、さまざまな症状が出現します。
さらに、眼底出血や網膜剥離を起こすと、
などの重篤な症状が生じます。
また、糖尿病網膜症の重症度に関わらず、糖尿病黄斑浮腫という病気になると、急激な視力低下をきたすことがあります。
簡単に説明すると、糖尿病黄斑浮腫は、視力の最も強い網膜の黄斑部が故障して、ものが見えなくなる病気です。
糖尿病網膜症は、網膜を栄養している眼底の細動脈や毛細血管などの小さな血管が故障しておこる病気です。
高血糖になると、どのように眼底の小さな血管が障害され、網膜症が進行していくのでしょうか?
簡単に説明すると、次のような経過で壊れていきます。(分かりやすくするために、一部、不正確です。)
以上の話を、重要なポイントを抽出して、簡単にすると、次のようになります。
糖尿病網膜症では、もろくてすぐに破れる新しく生えてきた血管が、とにかく厄介です。
そのため、新生血管などが生えてくる前後で欧米では病期を分けています。
① ~ ④ の段階を、非増殖性糖尿病網膜症(日本では単純網膜症、前増殖網膜症)と呼びます。
⑤ 以降の段階を、増殖性糖尿病網膜症(日本も同じ)と呼び、区別しています。
非増殖性糖尿病網膜症では、眼底にもろい新生血管はまだ生えていません。
日本では、単純網膜症、前増殖網膜症に分類されています。
単純網膜症の方が、前増殖網膜症より軽症です。
単純網膜症では、毛細血管のコブ(毛細血管瘤)や小さな出血(点状・斑状出血)があったり、血液中の脂質などが外に漏れだしてできたシミ(硬性白斑)を認めます。
前増殖網膜症では、毛細血管が詰まり、神経の死んでしまって白くなっている所(軟性白斑)を多数認めます。
この段階では、自覚症状に乏しく、視力が保たれています。
ただし、糖尿病性黄斑浮腫という視力の最も強い黄斑部がむくむ病気になると、視力が急激に低下することがあります。

左:正常眼底
右:非増殖性網膜症+糖尿病性黄斑浮腫
増殖網膜症では、眼底にもろい新生血管が生えています。
もろい血管は破れやすいため、力んだ時などに、眼底出血をおこす場合があります。
また、網膜剥離をきたすこともあります。

眼底写真 増殖網膜症
糖尿病性網膜症は、血糖値が同じくらいても、悪くなりやすい人と、悪くなりづらい人がいます。
50年以上生存した米国の1型糖尿病(診断時の平均年齢 11歳)の人のうち、追跡開始後の最初の17年間に、網膜症が進行しなかった人のほとんどの人では、網膜症は悪化しなかったという報告があります。
長期のHbA1cは平均 7.7%(5.7%–10.6% 1993年以降)であり、血糖コントロールと合併症の発症には関連は認めませんでした。
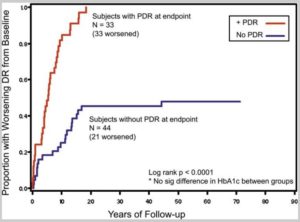
縦軸:開始時より網膜症が悪化した割合
横軸:観察期間(年)
次に、糖尿病網膜症の悪化を防ぐ方法について説明します。
糖尿病網膜症の発症・進行を防ぐには下記の点に注意します。
血糖コントロールが悪いと、糖尿病網膜症を発症しやすくなります。
熊本研究という日本人の2型糖尿病の方を対象にした研究では、下記の人では、網膜症は悪化しませんでした。
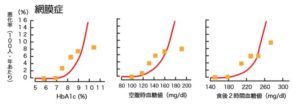
Ohkubo Y. et al Diabetes Res Clin Pract. 1995 を改変し引用

糖尿病網膜症を予防するには、高血圧のコントロールをすることは有益です。
しかし、血圧を下げることで糖尿病網膜症の進行を防ぐことができるかどうかは不明です。(4)
→ 高血圧症 の入門記事
高脂血症(脂質異常症)が、網膜症の発症・進展に影響するかは、現時点では不透明です。(5)
高脂血症の治療薬 フェノフィブラートには、網膜症の進行を抑制する効果があることが報告されています。(6)
具体的には、増殖性網膜症や黄斑症などのレーザー光凝固が必要になるリスクが、3割程度減ります。
脂質が低下効果に依存するのかなど、はっきりとしたメカニズムは不明です。
→ 高脂血症(脂質異常症)の入門記事
糖尿病網膜症は基本的に眼科で治療する病気のため、眼科への定期通院が必要です。
定期通院する頻度については、網膜症の重症度、つまり、目の状態によって、推奨される受診間隔は変わります。(7)
当院は、糖尿病内科なので、眼科で行われる治療は簡単に説明します。
糖尿病性眼症の眼内治療法には、下記の種類があります。(8)
糖尿病網膜症は、新生血管が生えて、破れて出血することと、網膜の上に変な膜ができて、網膜が剥離することが、最大の問題点です。
そのため、新生血管に対しては、下記のことを行います。
ステロイドの眼内注射は、安価ですが、白内障や眼圧上昇を引きおこすなどの副作用も大きいです。
網膜硝子体手術は、硝子体出血後や、網膜の上に膜ができたとき、網膜剥離の時などに行われます。
糖尿病の人では、網膜症の進行度に関わらず、糖尿病性黄斑浮腫を生じます。
浮腫は、むくんだ状態を指します。
糖尿病性黄斑浮腫は、視力の最も強い網膜の黄斑の部分がむくむことで、ものがよく見えなくなる病気です。
自覚症状としては、ものがぼやけて見える、かすんで見える、色の濃淡・明暗が分かりにくくなるなどの見え方の変化があります。
眼の中で何が起こっているのかと言いますと、次の図を参照するとわかります。
下の図は、正常の眼底と、糖尿病前増殖網膜症と黄斑浮腫の眼底です。
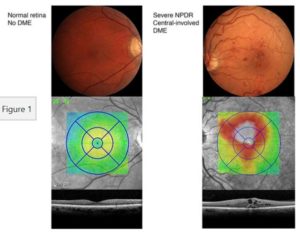
左:正常
右:非増殖性網膜症 + 糖尿病性黄斑浮腫

当院へのご予約はこちら。画像をクリック