糖尿病の薬には何がある? ー 血糖降下薬の種類・一覧・作用機序と使い分け
糖尿病の薬には何がある? ー 血糖降下薬の種類・一覧・作用機序と使い分け
公開日: 2019年10月8日
最終更新日: 2022年12月30日
糖尿病の薬物療法は、糖尿病の治療「食事」「運動」「薬物」の3本柱の一つです。
糖尿病の治療の基本は、食事と運動です。
薬物療法は、これらの治療で効果が認められない場合や、効果が不十分な場合に行っています。
みなさんの中には、先生は使用する薬をどんな基準で選択しているのかと疑問に思っている方もみえるのではないでしょうか。
今回、糖尿病で使用する薬と使い分けについて解説します。

目次
糖尿病の血糖コントロールで用いる薬物には、さまざまな薬があります。(1)
例としては、
内服薬(経口血糖降下薬)
・スルホニル尿素薬(SU薬)(2)
・ビグアナイド(3)
・チアゾリジン(4)
・グリニド薬(5)
・DPP-4阻害薬(6)
・SGLT2阻害薬(7)
・αグルコシダーゼ阻害薬(8)
・GLP-1受容体作動薬(9)
注射製剤
・インスリン(速効型、超速効型、中間型、持効型、混合)
・GLP-1受容体作動薬(10)
が代表的です。
これらの治療薬には、糖尿病を改善させる作用(=血糖降下作用)があります。
糖尿病は血糖値が高い状態ですので、薬を投与して、食前・食後の血糖値の正常化を目指すという事ですね。
血糖を下げる機序で薬を分けると、下記の三つに分類されます。
1. 体内のインスリン分泌を促す薬
(例:スルホニル尿素薬、グリニド薬、GLP-1受容体作動薬 )
2. インスリンの効きをよくする薬(インスリン感受性をよくする薬)
(例:ビグアナイド、チアゾリジン、SGLT2阻害薬 等)
3.糖分の吸収をゆっくりにする薬
(例:αグルコシダーゼ阻害薬)
4. インスリンそのもの
インスリン(速効型、超速効型、中間型、持効型、混合)
この中でもインスリン、インスリン分泌を促すスルホニル尿素薬、グリニド薬は、低血糖をおこしやすい薬になります。
一方で、インスリンの効きをよくする薬と、インスリン分泌を間接的に促す薬(GLP-1受容体作動薬、DPP-4阻害薬)は、
血糖値が低下しすぎると、血糖値に応じて分泌されていたインスリンの分泌が減少するため、低血糖をおこしづらいです。
糖尿病は、血糖の高くなる病気ですが、
先ほどの薬は、大別して。
食後血糖を抑える薬
・・・ グリニド薬・αグルコシダーゼ阻害薬・インスリン(超速効型・速効型)
食前・食後血糖を抑える薬
・・・ 残り全て。
以上になります。
→ インスリンの働きや種類についての記事
次に、糖尿病内科医は、どのような基準でこれらの薬を使い分けているのでしょうか?
私自身としては、以下の点に注意を払い、薬を選択しています。
① 年齢
② 病気の状態
③ 主作用(血糖降下作用)
④ 副作用(低血糖、体重増加 他)
⑤ 多面的効果
⑥ 薬剤費
糖尿病の治療は、合併症を防ぐためにおこないます。
そのため、若い人と高齢の方では、当然、糖尿病を患いながら生活する期間(余命)が異なります。
糖尿病の合併症が進行するまでには、
数年~数十年単位の時間がかかります。
あまりに管理をきつくすると、生活の質が損なわれます。
余命を考慮しつつ、適切な目標を設定して、治療します。
→ 血糖コントロールの基準 HbA1c(ヘモグロビンエーワンシー)って何?
病気の状態については、
1.血糖のコントロール状況
(HbA1c、一日の血糖変動)
2.糖尿病を発症した背景
(例:糖尿病の成因、インスリン分泌能)
3.体重 (例:肥満、やせ)
4.糖尿病合併症の状態
(例:腎症、神経症)
5.薬物が排泄される経路の肝機能や腎機能
6.その他の持病 (例:認知症、がん)
などを考慮して、総合的に判断・決定します。
例えば、
糖尿病の罹患歴が長い方や1型糖尿病の方などの、インスリン分泌が極度に低下している方に対しては、
インスリン注射を導入して、血糖管理をおこないます。
インスリン分泌が極度に低下している方に対して、インスリンを使用せずに治療すると、
糖尿病性ケトアシドーシスなど重篤な合併症をきたすことがあります。
血糖降下作用については、HbA1cで治療効果を測定することが多いのですが、
糖尿病の薬によって、血糖の下がり方が異なる事にも注意を払うべきと考えます。
糖尿病の薬は、
1.食後の血糖が下げる薬
2.食前(空腹時)・食後血糖を下げる薬
があります。
そのため、糖尿病の患者さんの日内の血糖推移により、使用すべき薬が変わります。
血糖降下薬の代表的な副作用には、肝障害やアレルギーなど一般的に認められるものに加えて、低血糖、体重増加、消化器症状があります。
例として、低血糖について述べると、血糖降下薬には血糖を下げる働きがあります。
そのため、薬の投与が不適切な場合、または、下痢による脱水などで腎臓が悪くなり、
体外に薬を出せなくなった場合などでは、血糖が下がりすぎ、低血糖をきたすことがあります。
低血糖の症状については、個人差があるものの、血糖値 70mg/dl未満になると、
発汗、動悸、手足のふるえ、意識障害などの様々な自覚症状が出現します。
低血糖は、ブドウ糖を内服することで改善します。
重篤な低血糖をおこした場合は、繰り返すことで認知症が悪化したり、重篤な不整脈などを生じ、死に至る事もあります。
→ 低血糖の記事はこちら
血糖降下薬の中でも、インスリンや、インスリン分泌を直接促す薬(例:SU薬)は、低血糖を起こしやすく、代謝の低下した高齢者に使用する場合には注意が必要です。
血糖管理目標を厳格化し、HbA1cは下げれば下げるほど、一部の合併症の発症・進行を抑制できますが、低血糖をおこすリスクが上昇します。
例えば、インスリンで治療している方では、死亡リスクは、HbA1c 7.5~8.0%が最もリスクが低く、HbA1cをそれ以下に下げると、逆に死亡リスクが上昇するという報告もあります。
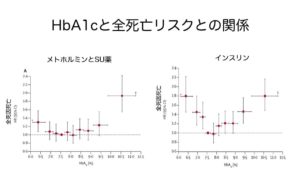
→ Currie CJ. Survival as a function of HbA(1c) in people with type 2 diabetes: a retrospective cohort study. Lancet. 2010より引用
そのため、年齢と糖尿病の状態に応じた血糖管理目標の設定が必要です。
また、副作用は、薬によって変わりますが、体重が増加したり、消化器症状をきたしたりすることもあるため、病状による使い分けが必要になります。
薬は、特定の薬効を得るために設計されています。
薬は、主たる薬効の対象となる臓器以外にも、血流を通じて全身に運ばれるため、
全身の臓器や組織、細胞に作用し、生体の様々なシステムに影響を及ぼします。
この薬によって生じた副次的効果は、生体にとって、有害、有益な場合があり、それぞれ、副作用、多面的効果と呼ばれています。
(厳密な定義では、どちらの表現も、主作用以外の有害・有益な副次的効果を含みます。)
それでは、血糖降下薬には、血糖を下げる以外に、どんな良い効能があるのでしょうか?
血糖降下薬の多面的効果には、下記のような例が挙げられます。
① ビグアナイド(メトホルミン)
・・・ 抗腫瘍効果、抗動脈硬化、コレステロールの低下作用、心血管系リスク低減 他
② GLP-1作動薬
・・・ 体重減少作用、脂質改善作用、糖尿病性腎症の蛋白尿減少効果 他
③ SGLT2阻害薬
・・・ 体重減少作用、脂質改善作用、腎保護効果 他
糖尿病の治療薬には、血糖降下作用以外にも、体重減少作用があったり、動脈硬化の予防作用があったりと、さまざまな多面的効果をもつ薬があります。
そのため、各患者さんの現在の病状、併存症、将来の疾病リスクに応じて、薬剤の使い分けが必要です。
日本の糖尿病治療ガイドラインでは、食事療法、運動療法、生活習慣の改善を行った後に、効果不十分な場合に、経口血糖降下薬、インスリン、GLP-1製剤を追加することになっていますが、米国の糖尿病ガイドラインでは、メトグルコが第一選択となっています。
これは、日本では、経口血糖降下薬の血糖降下作用に主眼が置かれているのに対して、
米国では、薬価と多面的効果も考慮するとは、メトグルコを最初に使用すべきと判断しているものと考えます。
最後に、薬剤費です。
糖尿病の患者さんは、中高齢の方が多く、
糖尿病以外にも、同時に高血圧、高脂血症などの他の生活習慣病を患っていることが多いです。
そのため、糖尿病だけでなく、高血圧、高脂血症などの疾患も治療する必要があり、薬剤費はかさみます。
当院では、
① 同じ効能なら、より安い薬や後発品を処方する。
② 二つの薬が合わさる事で安くなる合剤の処方をすすめる。 当院へのご予約はこちら。画像をクリック
など、費用対効果を考慮しつつ、処方するように努めています。
以上が、当院における薬物療法の考え方です。
現在、通院中の方は、主治医の先生に、今の薬を選択した理由を聞いてみるのはいかがでしょうか?
糖尿病について相談したい事があれば、お気軽にご相談下さい。
文責・名古屋市名東区の糖尿病内科 アスクレピオス診療院 糖尿病専門医 服部 泰輔
参考文献
Oral Hypoglycemic Medications NCBI bookshelf
→ 「糖尿病内科 in 名古屋」の記事一覧
→ メトグルコ(メトホルミン) - 薬価・効果・作用機序から副作用の解説の記事
SGLT2阻害薬の解説 - 作用機序、副作用、薬の一覧、心不全・腎保護・体重減少などの多面的効果まで
ゾルトファイ配合注とは - 適応・薬効・メリット・薬価・使い方などの特徴について
ピオグリタゾン(先発品 アクトス)とは - 作用機序、薬価、副作用(心不全、浮腫、膀胱がん)を含めた解説
グリメピリド(先発品 アマリール)とは - 作用機序・作用時間・薬価・低血糖などの副作用を含めた解説
フィアスプ注 - 新しい超速効型インスリンの効果・薬価・使い方
糖尿病内科(名古屋市名東区)「アスクレピオス診療院」のホームへ

記事が良かったと思う方は、
B!を押して応援して頂けると嬉しいです。